Las enfermedades de la médula espinal son el resultado de múltiples y diversos procesos patológicos. El trauma es la causa más común de lesión de la médula espinal.
Dependiendo de su patogénesis, las enfermedades de la médula espinal pueden manifestarse con deterioro motor variable, sensorial o de la función autonómica.
Este artículo se centra en la anatomía de la médula espinal. Las descripciones clínicas básicas de los patrones comunes de la médula espinal están relacionadas con aspectos esenciales de la anatomía de la columna vertebral.
La médula espinal se encuentra en el interior del conducto vertebral, que está formada por los orificios de 7 vertebras cervicales, 12 torácicas, 5 lumbares, y 5 sacras, que en conjunto forman la columna vertebral.
La médula espinal se extiende desde el foramen magnum hasta el nivel de la primera y segunda vértebras lumbares (en el nacimiento, hasta la segunda y tercera vértebras lumbares).
Índice
Anatomía y partes de la médula espinal
La médula espinal se compone de los siguientes 31 segmentos:
- 8 segmentos cervicales (C)
- 12 segmentos torácicos o dorsales (T)
- 5 segmentos lumbares (L)
- 5 segmentos sacros (S)
- 1 segmento coccígeo (Co) – principalmente vestigial
Los nervios espinales consisten en las raíces nerviosas sensoriales, que entran en la médula espinal en cada nivel, y las raíces motoras, que se desprenden de la médula en cada nivel.
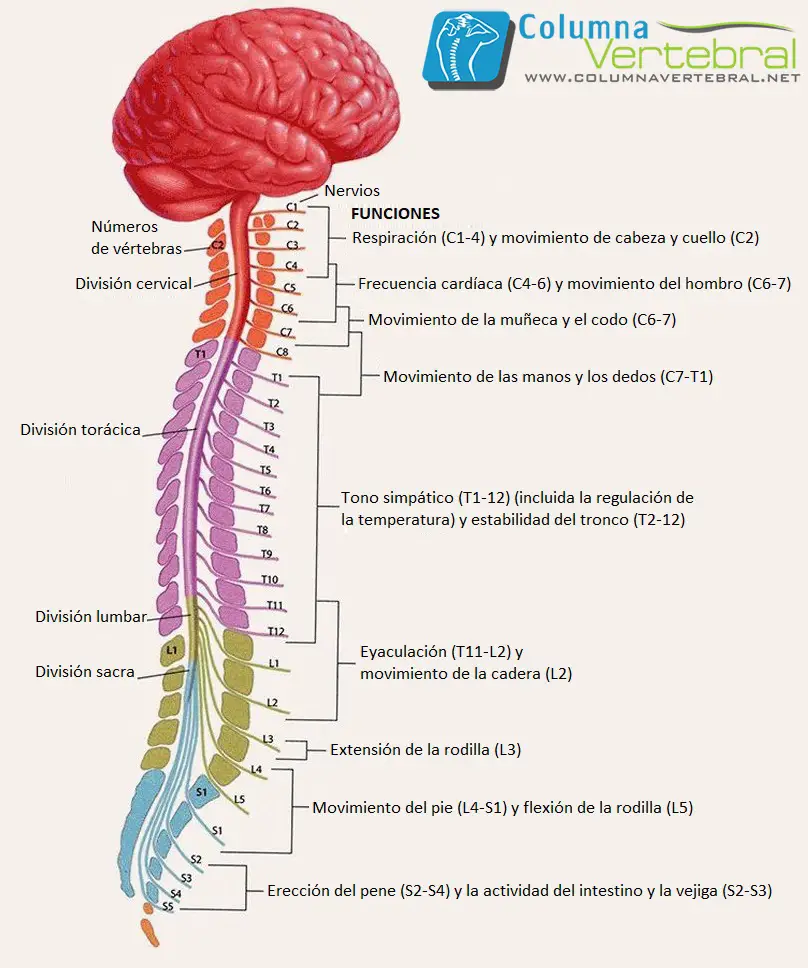
Los nervios espinales se nombran y enumeran de acuerdo con el sitio de su aparición desde el canal vertebral.
En C1- 7 nervios emergen por encima de sus vértebras respectivas.
En C8 surgen primero entre la séptima vértebra cervical y torácica.
Los nervios restantes salen por debajo de sus vértebras respectivas.
La rama dorsal de C1 – 4 se encuentra en la región suboccipital.
C1 participa en la inervación de los músculos del cuello, incluyendo la cabeza del músculo complexo mayor.
C2 lleva la sensación de la parte posterior de la cabeza y el cuero cabelludo, junto con la inervación motora a varios músculos en el cuello.
C3 – C5 contribuyen a la formación del nervio frénico e inervan el diafragma.
De C5- T1 proporcionan el control motor para las extremidades superiores y los músculos relacionados.
La médula torácica cuenta con 12 segmentos y permite el control motor de la musculatura toracoabdominal.
Las secciones lumbares y sacras de la médula tienen 5 segmentos cada una.
De L2- S2 se proporciona el control motor en las extremidades inferiores y los músculos relacionados.
El cono medular es la terminación en forma de cono de la médula espinal.
La piamadre continúa caudalmente como filum terminale a través del saco dural y se inserta en el coxis.
El coxis tiene sólo 1 segmento espinal.
La cauda equina (del latín, la cola de caballo) es la colección raíces de nervios espinales, sacros y lumbares que viajan en sentido caudal antes de salir en sus respectivos agujeros intervertebrales.
La médula espinal termina en niveles vertebrales L1 – L2.
Raíces ventrales y dorsales
El cuerpo de la célula (es decir, el soma) está en el asta anterior en el parénquima espinal.
Los niveles de centros de reflejo clínicamente relevantes son los siguientes (los niveles de centros de reflejo espinal se presentan en paréntesis, y tienen en cuenta las variaciones anatómicas en la inervación):
- Bíceps – C5 / 6
- Braquioradial – C5 / 6
- Tríceps – C7 (C6- 8)
- Flexores de los dedos – C8 (C7 -T1)
- Rodilla – L3 (L2- L4)
- Tobillo – S1 (L5- S2)
- Raíces Dorsales (sensoriales)
Los cuerpos celulares de los nervios sensoriales se encuentran en los ganglios de la raíz dorsal.
Cada raíz dorsal contiene el aporte de todas las estructuras dentro de la distribución de su segmento del cuerpo correspondiente.
El mapa de dermatomas retrata las distribuciones sensoriales para cada nivel. Estos mapas difieren en cierta medida de acuerdo con los métodos utilizados en su construcción.
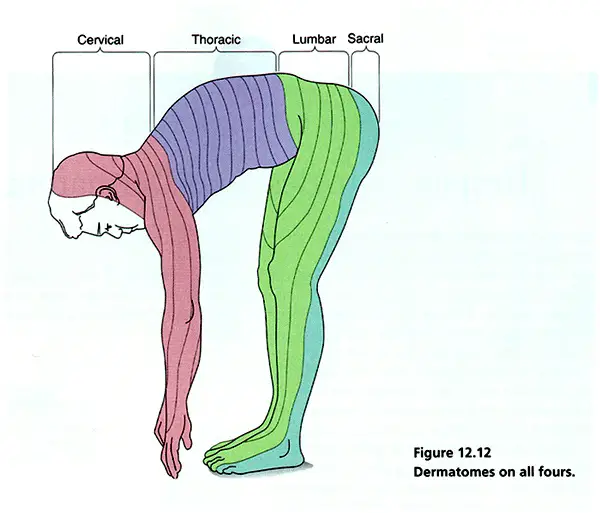
Hay mapas derivados de otros métodos, como la observación de la distribución de las lesiones del herpes zoster o la sección quirúrgica de la raíz, muestran patrones discontinuos.
La inervación de un segmento dermatomal a otro se superpone considerablemente, más aún para el tacto que para el dolor.
Como los dermatomas viajan desde la parte posterior del tórax y el abdomen, que tienden a sumergirse inferiormente.
Dermatomas
Los dermatomas clínicamente importantes son los siguientes:
- C2 y C3 – Posterior cabeza y cuello
- C4 y T2 – adyacentes entre sí en la parte superior del tórax
- T4 o T5 – Pezones
- T10 – el ombligo
- Extremidades superiores – C5 (hombro anterior), C6 (pulgar), C7 (dedos índice y medio), C 7/8 (dedo anular), C8 (dedo meñique), T1 (parte interna del antebrazo), T2 (parte interna del brazo superior), T2 / 3 (axila)
- Extremidades inferiores – L1 (muslo superior anterior – interior), L2 (parte superior del muslo anterior), L3 (rodilla), L4 (maléolo medial), L5 (dorso del pie), L5 (dedos de los pies del 1-3), S1 (dedos de los pies 4, 5; maléolo lateral)
- S3/C1 – Ano
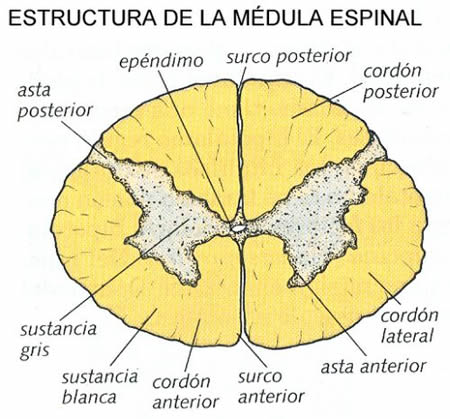
Varias ranuras macroscópicas son discernibles en la superficie de la médula espinal. La más destacada es la fisura media anterior, que está ocupada por la arteria espinal anterior.
El surco mediano posterior es menos prominente. Las raicillas nerviosas anteriores y posteriores emergen en los surcos anterolateral y posterolateral.
Parte externa de la médula espinal
La parte externa de la médula espinal se compone de la materia blanca, mientras que la parte interna se compone de la materia gris.
La materia blanca incluye 3 funículos: posterior, lateral y anterior. Cada uno contiene tractos ascendentes y descendentes.
Un tramo es generalmente nombrado por la combinación de su origen y de destino; por ejemplo, el tracto corticoespinal se origina en la corteza cerebral y termina en la médula espinal.
La materia gris se puede dividirse en 10 laminas/capas o en 4 partes:
- Anterior o cuerno ventral (es decir, las neuronas motoras; láminas VIII, IX, y parte del VII)
- Posterior o asta dorsal (es decir, una parte sensorial; láminas I – VI)
- Zonas intermedias (es decir, las neuronas asociadas; lámina VII)
- Cuernos laterales (es decir, una parte de la zona intermedia, presentes en los segmentos torácicos y lumbares, donde se encuentran las neuronas simpáticas).
Las neuronas de la sustancia gris de la médula espinal también se organizan en columnas o núcleos.
La sustancia gelatinosa y el núcleo sensorial adecuado se extienden a lo largo de toda la médula espinal y reciben los impulsos del dolor.
Otros núcleos, tales como el núcleo de Clarke, están presentes sólo en ciertos segmentos.
4 comentarios en «Médula espinal»
Los comentarios están cerrados.